علت سیاه شدن سر استخوان ران به کاهش خونرسانی و آسیب تدریجی بافت استخوانی مربوط میشود؛ وضعیتی که میتواند به درد، محدودیت حرکتی و پیشرفت مشکلات مفصلی منجر شود. سیاه شدن استخوان لگن یا نکروز آواسکولار سر استخوان ران، یکی از مهمترین علل درد لگن در افراد جوان و میانسال است، در این مقاله علتها، علائم، روشهای درمان و نقش فوق تخصص لگن را بررسی میکنیم. دکتر قاسمی، اولین و تنها فوق تخصص لگن در شیراز آماده ارائه مشاوره تخصصی به شماست پس اگر این وضعیت اگر بهموقع تشخیص داده شود، قابل کنترل و درمان است.
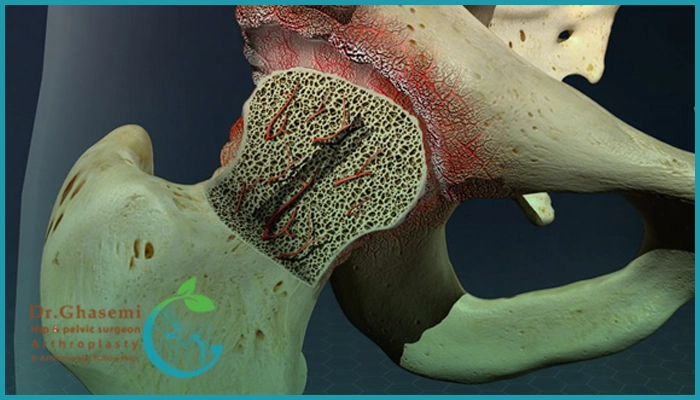
سیاه شدن استخوان لگن چیست؟
وقتی بیماران میگویند استخوان لگنم سیاه شده در واقع منظورشان سیاه شدن سر استخوان ران در مفصل لگن است؛ یعنی همان مرگ بافت استخوانی به علت نرسیدن خون کافی اتفاق میافتد از همین رو در پزشکی به این حالت نکروز آواسکولار یا استئونکروز گفته میشود.
توجه داشته باشید که در حالت طبیعی، سر استخوان ران (توپ مفصل لگن) توسط شبکهای از رگهای ظریف تغذیه میشود، هر عاملی که این خونرسانی را کاهش دهد باعث شده تا سلولهای استخوانی کمکم بمیرند، استخوان ضعیف و شکننده شود و سطح مفصل دچار ترکهای ریز و سپس فرورفتگی و تغییر شکل (collapse) گردد در نهایت هم مفصل لگن دچار آرتروز زودرس و دردهای شدید خواهد شد پس تخیص بهموقع از اهمیت بسیار زیادی برخوردار است.
علت سیاه شدن استخوان لگن
علت سیاه شدن استخوان لگن به اختلال در خونرسانی سر استخوان ران مربوط میشود یعنی زمانی که جریان خون بهدرستی تامین نشود، بافت استخوانی شروع به تخریب تدریجی میکند پس اگر این روند زود تشخیص داده نشود، میتواند باعث درد و محدودیت حرکتی شود. از مهمترین دلایل بروز این مشکل عبارتند از:
آسیبهای شدید (علتهای تروماتیک)
یکی از شایعترین علتهای سیاه شدن استخوان لگن، وارد شدن آسیبهای شدید به مفصل لگن یا گردن استخوان ران است در واقع این آسیبها جریان خونرسانی به سر استخوان ران را مختل کرده و باعث مرگ بخشی از بافت استخوانی شوند. شکستگی گردن استخوان ران بهویژه از نوع جابجا شده در اثر حوادثی مانند تصادفات و همچنین ضربههای شدید یا لهشدگی ناحیه لگن اتفاق میافتد. در چنین شرایطی، رگهایی که خون را به سر استخوان میرسانند احتمال دارد پاره، فشرده یا مسدود شوند و در نتیجه، روند نکروز آغاز شود.
مصرف طولانیمدت کورتون (استروئیدها)
یکی از مهمترین عوامل غیرتروماتیک بروز سیاه شدن استخوان لگن، مصرف طولانیمدت و با دوز بالای کورتونها (مانند پردنیزولون) است، کورتونها با تاثیر بر متابولیسم چربیها، موجب افزایش چربی خون و ایجاد میکروآمبولی یعنی لختههای چربی ریز در عروق تغذیهکننده استخوان میشوند و این روند بهتدریج خونرسانی به سر استخوان ران را کاهش میدهد. به همین دلیل، بیمارانی که بهدلیل بیماریهای روماتیسمی، آسم شدید، پیوند اعضا و سایر شرایط پزشکی ناچار به مصرف طولانیمدت کورتون هستند، بیشتر در معرض خطر ابتلا به نکروز آواسکولار قرار دارند.
بیشتر بخوانید: خطرات مصرف کورتون و سیاه شدن سر استخوان
مصرف زیاد الکل
مصرف طولانیمدت و زیاد الکل نیز یکی از علل ثابتشده سیاه شدن استخوان لگن است، الکل هم مشابه کورتونها با ایجاد اختلال در متابولیسم چربیها و تجمع چربی در رگهای تغذیهکننده استخوان، جریان خونرسانی را مختل میکند. علاوه بر آن الکل به سلولهای مغز استخوان آسیب میزند و روند بازسازی طبیعی استخوان را کاهش میدهد در نتیجه تمامی این عوامل باعث شده تا سر استخوان ران در معرض نکروز آواسکولار قرار بگیرد.
بیماریهای خونی و اختلالات انعقادی
برخی بیماریها بهطور مستقیم بر خون و عروق اثر میگذارند در نتیجه خطر سیاه شدن استخوان لگن را افزایش میدهند، از جمله این بیماریها میتواند به کمخونی داسیشکل (Sickle Cell Disease)، اختلالات انعقادی و شرایط افزایش لختهسازی (Hypercoagulable States) و همچنین برخی بیماریهای خودایمنی مانند لوپوس اشاره کرد. در این وضعیتها، رگهای ظریف تغذیهکننده مفصل لگن مستعد انسداد هستند و همین امر احتمال بروز نکروز آواسکولار را بهطور قابل توجهی افزایش میدهد.
مصرف برخی داروها و درمانها
علاوه بر کورتون برخی داروها و روشهای درمانی نیز میتوانند با افزایش خطر نکروز آواسکولار همراه باشند برای مثال، بعضی داروهای ضدسرطان و درمانهای شیمیدرمانی میتوانند بر خونرسانی استخوان تاثیر بگذارند همچنین مصرف طولانیمدت یا دوزهای بالای بیسفسفونات بهویژه در برخی نواحی استخوان در بعضی بیماران با این عارضه ارتباط دارد. در مواردی نیز درمانهای طولانی با بعضی داروهای ضدانعقاد یا داروهای کاهنده چربی، بسته به شرایط زمینهای بیمار ریسک نکروز را افزایش میدهد توجه داشته باشید که تفسیر این موارد تنها باید توسط پزشک متخصص باید انجام شود و قطع یا تغییر داروها بدون نظر پزشک هرگز توصیه نمیشود.
بیماریهای زمینهای دیگر
برخی وضعیتها و بیماریهای زمینهای نیز ریسک سیاه شدن استخوان لگن را افزایش میدهند از جمله این موارد میتوان به دیابت، بیماریهای خودایمنی، سابقه پیوند اعضا، اختلالات کبدی و حتی HIV در برخی بیماران اشاره کرد. این شرایط با اختلال در خونرسانی، التهاب مزمن یا تغییرات متابولیک همراها و همین عوامل احتمال بروز نکروز آواسکولار سر استخوان ران را بیشتر میکنند.
علل نامشخص (Idiopathic)
در بخشی از بیماران با وجود انجام بررسیهای کامل، علت مشخصی برای نکروز آواسکولار پیدا نمیشود. در این شرایط، این عارضه را نکروز آواسکولار ایدیوپاتیک مینامند؛ یعنی اگرچه خونرسانی به سر استخوان ران مختل شده است، اما دلیل دقیق این اختلال ناشناخته باقی میماند.
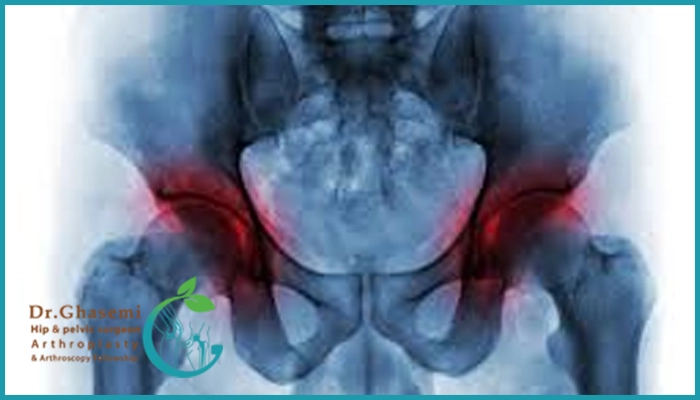
علائم سیاه شدن استخوان لگن (نکروز آواسکولار)
در مراحل اولیه بیمار هیچ علامتی ندارد و فقط در MRI ضایعه قابل مشاهده خواهد بود اما با پیشرفت بیماری، علائم زیر بهتدریج ظاهر میشوند:
- درد عمقی در ناحیه کشاله ران یا باسن که مبهم است و در ابتدا فقط هنگام راه رفتن یا ایستادن طولانی احساس میشود به مرور حتی در حالت استراحت هم باقی میماند.
- انتشار درد به ران یا حتی زانو به همین خاطر خیلی از بیماران در ابتدا فکر میکنند مشکل از زانوها است در حالی که منشاء درد مفصل لگن است.
- لنگیدن در راه رفتن که بهدلیل درد و ضعف عضلات است از همین رو بیمار سعی میکند وزن کمتری روی پای درگیر بیندازد.
- کاهش دامنه حرکتی مفصل لگن
- محدود شدن چرخش داخلی و خارجی ران
- سخت شدن نشستن دو زانو، چهارزانو یا روی صندلیهای پایین
- درد شبانه و اختلال خواب و در مراحل پیشرفتهتر هم درد بیمار را از خواب بیدار میکند حتی تغییر وضعیت در رختخواب هم دردناک میشود.
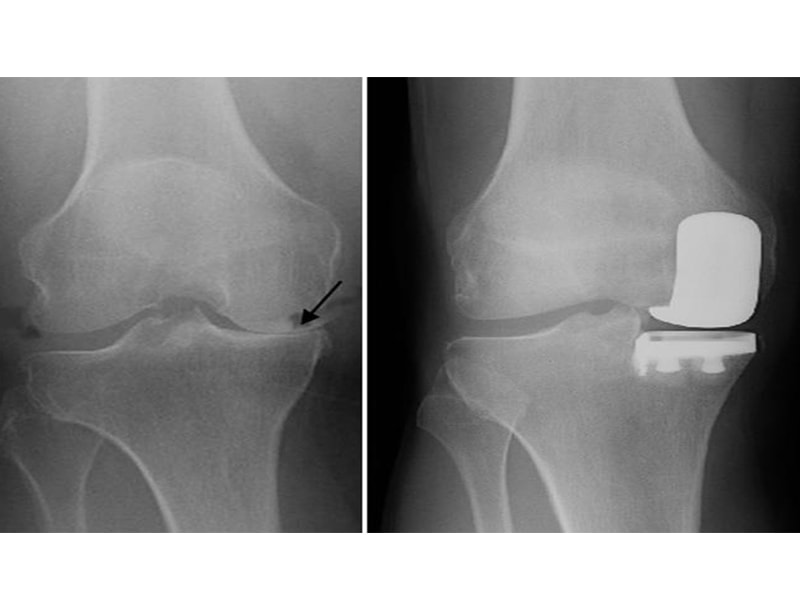
نکته: اگر سیاه شدن استخوان لگن درمان نشود، کمکم باعث آرتروز شدید مفصل لگن و تخریب کامل مفصل میشود که تنها راه درمان آن با تعویض کامل مفصل است.
چه کسانی بیشتر در معرض سیاه شدن استخوان لگن هستند؟
نکروز آواسکولار سر استخوان ران یک بیماری است که با کاهش خونرسانی به استخوان باعث تخریب تدریجی مفصل لگن میشود، شناخت گروههای پرخطر به تشخیص زودهنگام و پیشگیری از پیشرفت بیماری کمک میکند. تحقیقات نشان میدهند که این وضعیت بیشتر در افراد زیر مشاهده میشود:
- سنین ۳۰ تا ۶۰ سال
- مردان کمی بیشتر از زنان
- افرادی با سابقه مصرف طولانیمدت کورتون یا الکل
- مبتلایان به بیماریهای خونی مانند کمخونی داسیشکل
- افراد دارای بیماریهای روماتیسمی و خودایمن
- کسانی که سابقه شکستگی یا دررفتگی مفصل ران دارند
نکته: البته این بیماری میتواند در سنین پایینتر و حتی در کودکان نیز دیده شود، مانند بیماری پرتس، اما تمرکز این مقاله بیشتر بر بزرگسالان است.
روند پیشرفت بیماری و عوارض
اگر سیاه شدن استخوان لگن بهموقع تشخیص داده نشود، بیماری مراحل زیر را طی میکند:
- مرحله بیعلامت
بیمار دردی ندارد
تصاویر ساده رادیولوژی هم ممکن است طبیعی باشند.
تنها در MRI تغییرات قابل مشاهده است
- مرحله درد با ساختار نسبتاً سالم
بیمار درد دارد اما شکل استخوان در عکس ساده هنوز خیلی تغییر نکرده
استخوان از داخل ضعیف شده و آماده فرورفتگی است
- مرحله Sign Crescent یا علامت هلالی
در عکس رادیولوژی یک خط هلالیمانند زیر سطح مفصل دیده میشود.
این علامت خبر از شروع فرورفتگی و شکستگی زیرسطحی میدهد.
- مرحله فرورفتگی و تغییر شکل سر استخوان ران
سطح مفصلی ناصاف میشود.
مفصل به شدت دردناک و محدود میشود.
- مرحله آرتروز شدید مفصل لگن
غضروف مفصل تخریب میشود.
فاصله مفصلی کم میشود.
بیمار درد دائمی، لنگش شدید و محدودیت حرکتی قابلتوجه دارد.
در این مرحله تنها گزینه موثر جراحی تعویض مفصل لگن (Total Hip Replacement) است.
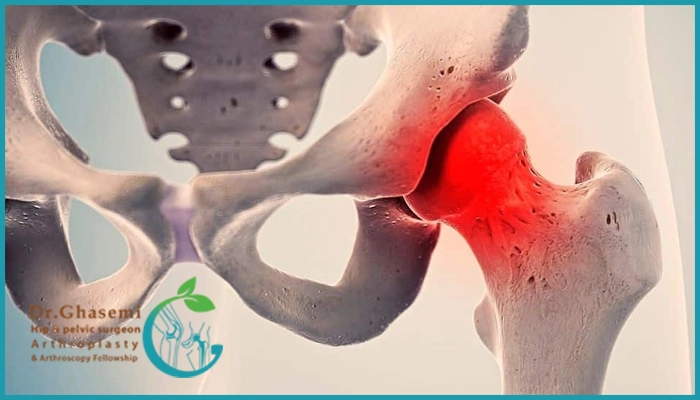
تشخیص سیاه شدن استخوان لگن چگونه انجام میشود؟
تشخیص سیاه شدن استخوان لگن نیازمند شناسایی زودهنگام تغییرات استخوانی و خونرسانی ناکافی به سر استخوان ران است. بررسی دقیق علائم بالینی همراه با تصویربرداریهای پیشرفته، کلید تشخیص صحیح و آغاز درمان بهموقع است.
شرح حال و معاینه بالینی
فوق تخصص لگن ابتدا سابقه کامل بیمار را بررسی میکند تا اطلاعات مهمی از جمله شدت و مدت درد، سابقه مصرف داروها بهویژه کورتون، وجود بیماریهای زمینهای مانند لوپوس، دیابت یا اختلالات خونی و همچنین سابقه ضربه، تصادف یا جراحی قبلی لگن را بهدست آورد پس از آن، معاینه مفصل لگن انجام میشود که شامل ارزیابی دامنه حرکتی مفصل، بررسی وجود درد در حین حرکت و تعیین دقیق محل درد کشاله ران، باسن، ران یا زانو است در واقع این روند کمک میکند تا تشخیص دقیقتر داده شود و برنامه درمانی مناسب برای بیمار تعیین گردد.
تصویربرداری
برای تشخیص دقیق نکروز آواسکولار سر استخوان ران، بسته به مرحله بیماری از روشهای مختلفی استفاده میشود که به شرح زیر است:
رادیوگرافی ساده (X-Ray)
در مراحل اولیه ممکن است تصاویر طبیعی بهنظر برسند اما در مراحل پیشرفته تغییراتی مانند کاهش تراکم استخوان، خطوط هلالی، فرورفتگی و آرتروز قابل مشاهده است
MRI مفصل لگن
حساسترین روش برای تشخیص نکروز در مراحل ابتدایی است و حتی قبل از ظهور هرگونه تغییر در رادیوگرافی ساده، میتواند ضایعه را نشان دهد
سیتیاسکن (CT Scan)
برای بررسی دقیقتر شکل استخوان و میزان فرورفتگی بهکار میرود و اغلب در برنامهریزی جراحی مفید است
گاهی اوقات برای مرحلهبندی دقیق، از سیستمهای طبقهبندی مختلف (مانند Ficat و ARCO) استفاده میشود که به تصمیمگیری درباره نوع درمان کمک میکند.
درمان سیاه شدن استخوان لگن
انتخاب درمان وابسته به مرحله بیماری، سن بیمار، علت زمینهای و میزان درگیری مفصل است هیچ نسخه یکسانی برای همه بیماران وجود ندارد و تصمیم نهایی باید توسط فوق تخصص لگن گرفته شود.
درمانهای غیرجراحی (در مراحل اولیه و موارد خفیف)
این روشها بهتنهایی قادر به بازگرداندن ضایعه نیستند، اما میتوانند سرعت پیشرفت بیماری را کاهش دهند و علائم بیمار را تسکین دهند. از جمله این اقدامات میتوان به کاهش فشار روی مفصل با استفاده از عصا و پرهیز از ایستادن یا راه رفتن طولانی، مصرف داروهای ضد درد و ضد التهاب تحت نظر پزشک، فیزیوتراپی مناسب برای حفظ دامنه حرکتی و تقویت عضلات و کنترل بیماریهای زمینهای مانند دیابت، چربی خون و بیماریهای روماتیسمی اشاره کرد.
در برخی مطالعات، استفاده از داروهایی مانند بیسفسفوناتها، وارفارین یا داروهای کاهنده چربی تحت نظر پزشک نیز مطرح شده است. نکته مهم این است که هیچیک از این روشها نباید بهصورت خودسرانه آغاز شوند، زیرا ممکن است برای وضعیت شما مناسب نباشند یا عوارض جدی به همراه داشته باشند؛ تصمیم نهایی درباره درمان مناسب تنها بر عهده پزشک فوق تخصص لگن است.
جراحیهای حفظکننده مفصل (Joint Preserving)
در مراحل اولیه بیماری و قبل از فرورفتگی شدید سر استخوان ران، هدف جراحیها حفظ مفصل طبیعی و جلوگیری از نیاز به تعویض مفصل است. روشهای مختلفی برای این منظور وجود دارد:
- Core Decompression (کورت دکمپرشن): در این روش جراح با سوراخ کردن ناحیه درگیر استخوان، فشار داخل استخوان را کاهش میدهد و مسیر جدیدی برای خونرسانی ایجاد میکند. گاهی این روش با پیوند استخوان یا تزریق سلولهای بنیادی ترکیب میشود.
- پیوند استخوان (Bone Grafting): میتواند بهصورت پیوند بدون عروق یا پیوند عروقی (Free Vascularized Fibular Graft) انجام شود و هدف آن پر کردن ناحیه نکروتیک و تقویت ساختار استخوان است.
- استئوتومی (Osteotomy): در این روش با برش و تغییر زاویه استخوان، فشار از روی ناحیه نکروتیک برداشته میشود و معمولاً در بیماران جوان و انتخابشده کاربرد دارد.
انتخاب هر یک از این روشها نیازمند بررسی دقیق تصاویر پزشکی، وضعیت مفصل و تجربه فوق تخصص لگن است تا بهترین نتیجه درمانی حاصل شود.
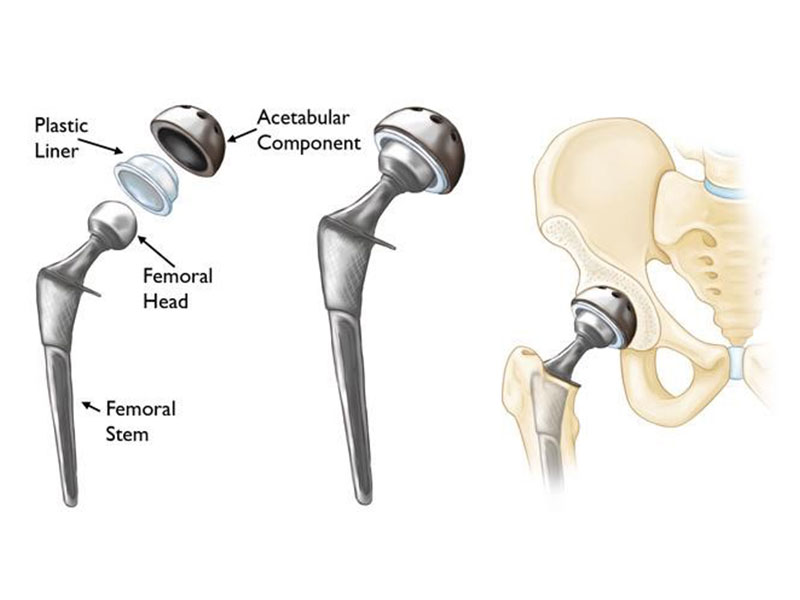
تعویض کامل مفصل لگن (Total Hip Arthroplasty)
در مراحل پیشرفته بیماری، زمانی که سر استخوان ران دچار فرورفتگی و تغییر شکل شده و غضروف مفصل به شدت تخریب شده است، بیمار درد شدید و محدودیت حرکتی قابل توجهی تجربه میکند. در چنین شرایطی، تعویض کامل مفصل لگن بهعنوان بهترین گزینه درمان مطرح میشود. در این جراحی، سر استخوان ران و حفره فرسوده لگن برداشته شده و با یک مفصل مصنوعی از جنسهای مخصوص جایگزین میشود.
امروزه با بهرهگیری از تکنیکهای نوین و پروتزهای باکیفیت، تعویض مفصل لگن میتواند درد بیمار را بهطور قابل توجهی کاهش دهد، توانایی راه رفتن و استقلال فرد را بازگرداند و کیفیت زندگی او را بهبود بخشد. با این حال، تصمیم نهایی برای انجام این جراحی باید پس از بررسی کامل وضعیت بیمار، سن، سطح فعالیت و بیماریهای همراه او اتخاذ شود تا بهترین نتیجه درمانی حاصل گردد.
چرا مراجعه به فوق تخصص لگن در سیاه شدن استخوان لگن مهم است؟
مفصل لگن یکی از پیچیدهترین و پر فشارترین مفاصل بدن است و تصمیمگیری درباره درمان آن، شامل سوالاتی مانند امکان حفظ مفصل، بهترین زمان جراحی و نوع مناسب عمل، نیازمند دانش و تجربه تخصصی در حوزه لگن و مفصل ران است. فوق تخصص لگن با تمرکز ویژه بر بیماریهای این ناحیه، قادر است بیماری را در مراحل ابتدایی تشخیص دهد، بهترین روشهای تصویربرداری و درمان را انتخاب کند، تکنیک جراحی مناسب را با توجه به سن، شغل و سطح فعالیت بیمار تعیین نماید و برنامه توانبخشی بعد از درمان را بهطور دقیق تنظیم کند.
در نتیجه، مراجعه زودهنگام به فوق تخصص لگن شانس حفظ مفصل طبیعی و پیشگیری از تعویض آن را افزایش میدهد. در شیراز، دکتر قاسمی بهعنوان اولین و تنها فوق تخصص لگن فعالیت میکند و تخصص او شامل تشخیص و درمان سیاه شدن استخوان لگن (نکروز آواسکولار سر استخوان ران)، آرتروزهای زودرس و پیشرفته مفصل لگن، مشکلات مادرزادی و اکتسابی مفصل ران و تعویض مفصل لگن با تکنیکهای مدرن است.
دکتر قاسمی آماده ارائه مشاوره و راهنمایی تخصصی به تمامی افرادی است که با درد لگن، سیاه شدن استخوان لگن یا هرگونه اختلال مفصل ران مواجه هستند. در صورت مشاهده علائمی مانند درد مداوم در کشاله ران یا باسن، انتشار درد به ران یا زانو، لنگیدن هنگام راه رفتن یا محدودیت در نشستن دو زانو و چهارزانو، توصیه میشود قبل از پیشرفت بیماری و تخریب کامل مفصل، برای معاینه و بررسی دقیق به متخصص ارتوپدی لگن در شیراز مراجعه کنید تا در صورت امکان، با روشهای حفظکننده، از نیاز به تعویض مفصل در آینده جلوگیری شود.
سوالات متداول
در مراحل بسیار اولیه، اگر تشخیص زودهنگام و درمان مناسب انجام شود، میتوان روند پیشرفت بیماری را کند کرد و تا حدی کنترل نمود اما در مراحل پیشرفته که سر استخوان ران فرورفته و تغییر شکل داده آسیب برگشتناپذیر است و نیاز به درمانهای جراحی مثل تعویض مفصل وجود دارد.
خیر، اگر بیماری در مراحل اولیه تشخیص داده شود، با روشهایی مانند کاهش فشار روی مفصل، کور دکمپرشن، پیوند استخوان و روشهای بازسازی خونرسانی، در بسیاری از موارد میتوان مفصل طبیعی را حفظ کرد. تصمیم نهایی درباره نوع درمان بر اساس مرحله بیماری و نظر فوق تخصص لگن اتخاذ میشود.
در سیاه شدن استخوان لگن، ابتدا سر استخوان ران بهعلت کاهش خونرسانی دچار نکروز میشود و سپس بهطور ثانویه آرتروز شکل میگیرد. در مقابل، در آرتروز اولیه مشکل اصلی از همان ابتدا تخریب تدریجی غضروف و ساییدگی مفصل است. با این حال، در مراحل پیشرفته هر دو حالت میتوانند علائمی مشابه مانند درد، لنگیدن و محدودیت حرکتی ایجاد کنند.
این بیماری بیشتر در افراد جوان و میانسال بین ۳۰ تا ۶۰ سال مشاهده میشود، اما در هر سنی رخ میدهد در کودکان نیز نوع خاصی از نکروز آواسکولار به نام بیماری پرتس وجود دارد.
هرگز بدون مشورت پزشک مصرف کورتون را شروع یا قطع نکنید و دوز و مدت مصرف آن را تنها طبق نظر پزشک تنظیم کنید، در صورت تجربه درد مبهم در کشاله ران، باسن یا ران، حتماً با پزشک خود مشورت نمایید. در مواقع لازم، فوق تخصص لگن ممکن است MRI تجویز کند تا بیماری در مراحل اولیه شناسایی و اقدامات درمانی مناسب انجام شود.
در نهایت…
سیاه شدن استخوان لگن یا نکروز آواسکولار سر استخوان ران ناشی از کاهش خونرسانی به سر استخوان است و میتواند بهدنبال آسیب، مصرف طولانیمدت کورتون، الکل یا بیماریهای خونی ایجاد شود. اگر دیر تشخیص داده شود احتمال دارد به آرتروز شدید و نیاز به تعویض مفصل منجر شود پس تشخیص زودهنگام و انتخاب درمان مناسب اهمیت زیادی دارد. در شیراز، دکتر قاسمی به عنوان اولین و تنها فوق تخصص لگن، آماده است تا با ارائه مشاوره تخصصی، بررسی دقیق تصویربرداری و انتخاب بهترین روش درمان، همراه شما در مسیر کنترل و درمان سیاه شدن استخوان لگن باشد. در واقع هرچه زودتر برای معاینه و درمان اقدام شود، شانس حفظ مفصل طبیعی بیشتر خواهد بود.


0 Comments