اتصالات ریشههای شاخ خلفی منیسک داخلی و جانبی در سلامت و عملکرد مفاصل نقش بسیار مهمی دارند. در صورت پارگی این اتصالات، کار کردن مفصل برابر است با نداشتن منیسک در مفصل به هنگام فعالیت آن، بنابراین این بیماران اغلب در معرض ابتلا به آرتروز زودرس، اِدِم یا ورم استخوان، تَرَک خوردگیهای استخوان و ناموفق بودن پیوندهای بازسازی رباط صلیبی قرار دارند. به همین دلیل، طی چندین سال گذشته تحقیقات زیادی در زمینه ترمیم ریشه منیسک انجام شده.
ترمیم ریشهی منیسک چگونه انجام میشود؟
در تکنیک ترمیم ریشهی منیسک، قسمت پاره شدهی ریشه در محل پارگی بر روی قسمت باقی ماندهی اتصالات منیسک، با حداقل 2 بخیه دوخته میشود و در موقعیت مناسب و آناتومیک قرار داده میشود. در برخی موارد ممکن است که شاخ خلفی منیسک از بافت زخمی جدا شود تا پزشک بتواند آن را جا به جا کرده و در محل مناسب قرار داده و متصل کند. این جراحیهای ترمیمی هنوز هم حتی با استفاده از فناوری روز بسیار ضعیف هستند، بنابراین مهم است که پس از جراحی سعی کنید منیسک را در موقعیتی قرار دهید که با دامنه حرکتی زانو کشش زیادی بر روی قسمت ترمیم شده وارد نشود. پس از آنکه پزشک محل پارگی را بر اساس اصول آرتروسکوپی بخیه زد، تونلی با قطر کم (معمولاْ به قطر 5 میلیمتر) در قسمت ریشه ایجاد میشود و بخیهها از درون این تونل به پایین کشیده میشوند و بر روی قسمتی مناسب در قسمت قشر قدامی استخوان درشت نی گره زده میشوند. جهت اطمینان از حرکت مفصل در منطقهی امن منیسک، دامنهی حرکتی آن در همان حین جراحی باید ارزیابی شود تا پزشک مطمئن شود که منیسک تحمل انعطافهایی که فیزیوتراپ به آن وارد میکند را خواهد داشت.
پس از جراحی ترمیم ریشهی منیسک چه نکاتی باید رعایت شوند؟
پیشرفت دامنه حرکتی در هفتههای اول بعد از عمل به نسبت محدود است و معمولاً بیماران را برای 4 هفته اول به دامنه حرکت 0-60 یا 90-0 درجه محدود میکند اما سپس میتوان دامنه حرکت را به آهستگی افزایش داد. بیماران پس از 6 هفته مجاز هستند شروع به حمل و برداشتن اشیاء بکنند، اما باید از انجام هرگونه چمباتمه زدن، خم شدن و بلند شدن یا نشستن با پاهای ضربدری به مدت حداقل 5-6 ماه اجتناب کنند. سپس بیماران میتوانند استفاده از دوچرخه ثابت را شروع کرده و از 6 هفته بعد از عمل به آرامی عصا را کنار بگذارند. نتایج ثبت شده از جراحیهای ترمیم ریشه یا رووت منیسک بسیار دلگرم کننده هستند اما این نیاز وجود دارد که در آینده پیشرفتهای بیشتری در این حوزه حاصل شود. مشخص شده که جراحی ترمیم منیسک در بسیاری از بیماران باعث به تأخیر انداختن و یا حتی بهبود اِدِم استخوانی و آرتروز زودرس نیز میشود. همچنین پزشکان دریافتهاند که تنها یک بخیه به تنهایی برای ترمیم منیسک نتیجهی مطلوبی نخواهد داشت، بنابراین برای بهبود کار و افزایش سطح و میزان ترمیم منیسک حداقل 2 بخیه مورد نیاز است.
جراحی ترمیم ریشهی منیسک چیست؟
ریشهی منیسک، محل اتصال منیسک به استخوان مفصل است. اتصالات ریشه منیسک از اهمیت زیادی برخوردار است زیرا در صورت جدا شدن آن از مفصل، ممکن است از مفصل خارج شود که به این امر «اکستروژن» یا بیرون زدگی گفته میشود. اکستروژن میتواند منجر به عدم عملکرد منیسک شود. پارگی ریشه منیسک نوع دردسرسازی از مشکلات منیسک است، زیرا عدم درمان آن اغلب میتواند منجر به ابتلا به آرتروز زودرس شود. به طور خاص، مشخص شده كه یكی از مهمترین دلایلی كه بیماران جوانتر به تعویض كامل زانو نیاز پیدا میکنند، پارگی ریشه منیسك و نادیده کرفته شدن یا تشخیص داده نشدن آن است که منجر به ایجاد آرتروز میشود.
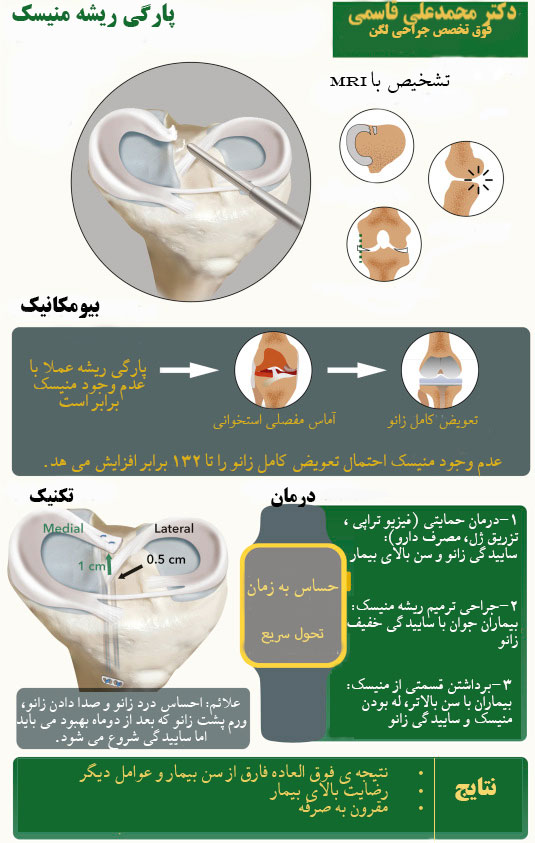
مراحل ترمیم ریشهی منیسک کدامند؟
ترمیم رووت یا ریشهی منیسک، شامل پیوند مجدد منیسک در محل پارگی آن و بر روی استخوان مفصل است. مراحل ترمیم ریشه منیسک بسیار پیچیده است و مطالعات بیومکانیکی تأیید کرده که انجام این مراحل در ترمیم ریشهی منیسک ضروری است. ابتدا لازم است قابل ترمیم بودن ریشهی منیسک بررسی شود. همچنین میزان آرتروز در قسمتی از مفصل که منیسک پاره شده نباید به حدی زیاد باشد که انجام ترمیم منیسک غیرعملی و یا غیرمؤثر باشد. چنان چه بیماری پارگی منیسک داشته و غضروف آن قسمت هنوز نسبتاْ خوب و سالم مانده باشد، انجام جراحی ترمیم ریشهی منیسک توصیه میشود.
اغلب، هنگامی که ریشه منیسک پاره میشود، در قسمت داخلی مفصل جمع شده و در آنجا گیر میکند. اگر فردی در آن وضعیت و با ریشه منیسک بیرون زده، تحت جراحی ترمیم قرار بگیرد، نتیجهبخشی جراحی ترمیم ریشه منیسک برای مدت زیادی پایدار نخواهد بود. بنابراین، در بیشتر بیمارانی که دچار پارگی ریشه منیسک هستند، باید بافت اسکار آزاد شود تا بتوان منیسک را از داخل مفصل بیرون کشید. گام بعدی ایجاد یک بستر مناسب در استخوان قسمتی از مفصل است که ترمیم منیسک در آن انجام میشود. به این عمل تراش یا لایهبرداری فلات درشت نی (برای ترمیم ریشه منیسك داخلی) میگویند. این دو مرحله به عنوان دو مرحله اصلی آماده سازی در جراحی ترمیم ریشه منیسک در نظر گرفته میشوند.
آزاد شدن اتصالات در این مرحله، امکان این را فراهم میکند که منیسک از مفصل به بیرون کشیده شود و همچنین با برداشتن لایهای از استخوان، بستر استخوانی مناسب جهت ترمیم منیسک در استخوان درشت نی ایجاد شود. مراحل بعدی شامل استفاده از بخیههای جذبی در انتهای ریشه منیسک و سپس ایجاد سوراخی کوچک در ناحیهای است که تراش استخوان انجام شده، به طوری که بخیههای منیسک را بتوان از داخل این سوراخهای تونلمانند رد کرده و به پایین کشید و سپس آنها را روی استخوان درشت نی گره زده و متصل کرد. معمولا از کانولاها و هدایتکنندههای مخصوصی استفاده می شود که برای حفاری در قسمت تراش داده شدهی استخوان طراحی شدهاند. توصیه میکنیم از 2 کانولا استفاده شود تا بتوان منیسک را در قسمت وسیعتری به استخوان وصل کرد، به این ترتیب شانس بیشتری برای بهبود استخوان و پوشش و حمایت منیسک خواهیم داشت.
مرحله اول
در این جراحی مرحله اول شامل ایجاد یک برش جراحی جدید یا باز کردن برش جراحی قبلی (مانند بازسازی ACL) و اطمینان از ایجاد برش مستقیم به سمت استخوان است. سپس میتوان با استفاده از نصب یک هدایتکنندهی کمکی در سر مته، تونل را در ناحیه تراشیده شدهی استخوان ایجاد کرد تا امکان رد کردن بخیهها و وصل کردن آنها در قسمت پایین تونل درشتنی فراهم باشد. سپس میتوان نوک مته را بیرون آورده و کانولا را درون تونل ایجاد شده باقی بگذاریم تا مسیری برای عبور بخیهها داشته باشیم که بخیههای جذبی را از درون آن به سمت پایین تونل ایجاد شده در درشتنی رد کنیم.
مرحله دوم
قدم بعدی استفاده از یک وسیلهی مخصوص برای بخیه زدن و یا چسباندن بخیهها به قسمت منیسک است. در حال حاضر از چسپهای فوق قوی برای این کار استفاده میشوند. اغلب در صورتی که بیمار دارای پای کمانی یا کج باشد برای کم کردن فشار بر روی منیسک ترمیم شده و بهبود سریعتر، یک آتل محافظ و کمکی بر روی زانوی بیمار بسته میشود. مطالعات اخیر در تحقیقات بیومکانیکی نشان دادهاند که خم کردن زیاد مفصل زانو، فشار قابلتوجهی را به منیسک وارد میکند و بسیاری از پارگیهای منیسک به خاطر خم کردنهای بیش از حد مفصل است. بیمارانی هستند که پس انجام جراحی به مدت دست کم 4 ماه، از چمباتمه زدن، خم شدن برای برداشتن اشیاء به طور غیر استاندارد و نشستن با پاهای ضربدری (که باعث وارد شدن فشار زیادی به مفصل شده و روند ترمیم منیسک را کند میکند) خودداری کردهاند تا روند بهبود خود را بیشتر و بهتر مدیریت کنند.
تفاوتها و شباهتهای پارگی منیسک در مقابل پارگی رباط صلیبی قدامی(ACL) در چیست؟
پارگی رباط صلیبی قدامی در اثر پیچ خوردگی یا انجام حرکتی تند و پرشتاب اتفاق میافتد. پارگی ریشهی منیسک نیز در بیمارانی بیشتر اتفاق میافتد که برای مدت طولانی خم میشوند؛ افرادی مانند اسکی بازان، باغبانها، لولهکشها، افراد اجرا کنندهی انواع کفپوش و موکت و دیگر افرادی که فعالیتهایی مشابه اینها دارند.
در پارگی رباط صلیبی قدامی معمولاً در هنگام حرکت دادن مفصل، قسمت بیرونی زانو یک صدای تق میدهد، در حالیکه در بیمارانی که دچار پارگی ریشهی منیسک زانو شدهاند اغلب این صدای تق در پشت زانو احساس میشود.
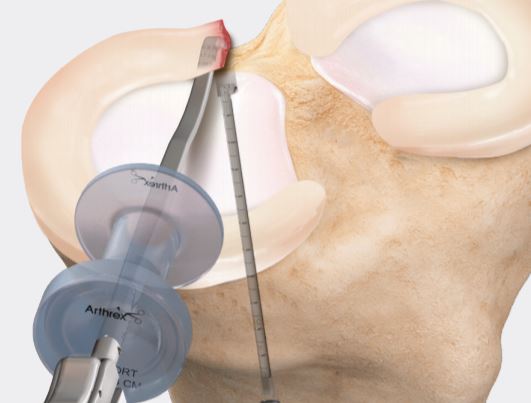
حائز اهمیت است بدانیم که بیشتر بیماران پارگی ریشهی منیسک زانو را نادیده میگیرند. در بیمارانی که پارگی رباط صلیبی قدامی دارند 10 درصد احتمال پارگی جانبی ریشه منیسک زانو نیز وجود دارد. این دو نوع پارگی کاملاً با هم متفاوت هستند. پارگی جانبی ریشهی منیسک زانو میتواند منجر به ابتلا به آرتروز و همچنین باعث بیشتر شدن پارگی رباط صلیبی قدامی هم شود. صدای تقی که در پارگی رباط صلیبی قدامی شنیده میشود، بیشتر است. بنابراین زمانی که فردی که پارگی جانبی ریشهی منیسک را همراه با پارگی رباط صلیبی قدامی داشته باشد، باید توجه داشته باشد که ترمیم ریشهی منیسک باید به طور همزمان انجام شود تا منجر به کشیده شدن پیوند رباط صلیبی قدامی نشود.
شانس موفقیت جراحی ترمیم ریشهی منیسک چند درصد است؟
درصد موفقیت کلی که برای جراحی ترمیم ریشهی منیسک اعلام شده چیزی در حدود 80 تا 85 درصد است. فاکتورهای بسیاری بر این میزان موفقیت تأثیرگذار هستند؛ فاکتورهایی از قبیل وزن بیمار ( فشار زیادی که در بیماران دارای اضافه وزن بر قسمت پاره شدهی منیسک زانو وارد میشود میتواند موفقیت عمل ترمیم را به خطر بیندازد)، پاچنبری بودن فرد و همچنین شدت آرتروزی که بیمار از قبل از جراحی ترمیم ریشهی منیسک داشته همگی عواملی هستند که ممکن است ترمیم و بهبود ریشهی منیسک را با شکست مواجه کنند.
اگر غضروف زانوی فرد آسیب کمتری دیده باشد و سالم باشد، درصد و احتمال موفقیت آمیز بودن جراحی ترمیم ریشهی منیسک بیشتر از بیمارانی میشود که در زمان ترمیم ریشهی منیسک آرتروز و سابیدگی مفصل بیشتری داشته و غضروف سالمی ندارند. بعلاوه یکی دیگر از فاکتورهای تأثیرگذار بر موفقیت این جراحی، آزاد بودن منیسک از بافت اسکار به میزانی است که بتوان آن را به راحتی پیوند زد. منیسکی که همچنان آزاد باقی بماند و ترمیم نشود در طولانی مدت عملکرد خوبی نخواهد داشت و فرد را با مشکلات بیشتری مواجه میکند. در حالی که فاکتورهای زیادی وجود دارد که میتوانند منجر به بیرونزدگی منیسک شوند، جراح باید تمام تلاش خود را بکند که منیسک را در مفصل عقب بکشد تا بعد از بهبود، منیسک بتواند در هنگام حرکت مفصل عملکرد خوبی به عنوان ضربهگیر داشته باشد.
رایج ترین تکنیک ترمیم پارگی ریشهی منیسک چیست؟
رایجترین تکنیک ترمیم ریشهی منیسک تکنیک ترنس تیبیال (Transtibial) است. در این روش، با استفاده از بخیهها قسمت پارهی منیسک از مسیر تونلهای ایجاد شده به درشتنی متصل میشوند. گزارشهایی از استفادهی بخیههای لنگری در ترمیم ریشهی منیسک نیز وجود دارد، اما دسترسی به این قسمت از زانو بسیار سخت است و در بخیههای لنگری، گرههای نخ بخیه بعدا در حین کار کردن مفصل با سطح غضروف زانو دچار تداخل میشوند.
در روش ترنس تیبیال دو عامل اصلی وجود دارد 1- تونل 2- تکنیکهای تونل. در طی آرتروسکوپیهای زیادی که انجام گرفته پزشکان به این موضوع پی بردهاند که روش استفاده از دو تونل محیط بیشتری از منیسک را با سطح استخوان تراشیده شده در تماس قرار میدهد و به نظر میرسد که این کار ترمیم موفقیت آمیزتر و مستحکمتری را به وجود میآورد.
چه زمانی انجام جراحی ترمیم ریشهی منیسک به جای منیسکتومی توصیه میشود؟
تا به امروز پارگی منیسک بیشتر با منیسکتومی درمان میشد، چرا که آگاهی زیادی از اهمیت و نقش ریشهی منیسک زانو به عنوان نوعی ضربهگیر در حین عملکرد مفصل زانو وجود نداشت. در تحقیقی به مدت 5 سال و بر روی گروه زیادی از بیمارانی که نیاز به انجام آرتروپلاستی کامل زانو داشتند آشکار شد که نتایج درمان با منیسکتومی مانند این است که پارگی ریشهی منیسک اصلا درمان و ترمیم نشده باشد. بنابراین اکیداً توصیه میشود که در اولین فرصت، جراحی ترمیم ریشهی منیسک را انجام دهید.
بر اساس گزارشات پزشکان، بیمارانی تا سن 70 سال، به میزان زیادی عملکرد خوب منیسک زانوی خود را با انجام این جراحی دوباره به دست آوردهاند. مهمترین چیز در معاینهی بیمار برای بررسی شرایط جهت انجام جراحی ترمیم ریشه این است که از سلامت نسبی سطح غضروف اطمینان حاصل شود. چنان چه فرد در همان قسمت پارگی ریشهی منیسک (که Kellgren-Lawrence درجه 3 یا 4 نامیده میشود) آرتروز هم داشته باشد، در بیشتر مواقع به جز در بیماران بسیار جوان، به طور کلی جراحی ترمیم ریشهی منیسک تجویز نمیشود زیرا که داشتن آرتروز بر نتیجه بخشی این جراحی تأثیر میگذارد.
ترمیم منیسک زانو در عکسبرداری MRI چگونه دیده میشود؟
تفسیر کردن MRI انجام شده پس از جراحی ترمیم ریشهی منیسک زانو میتواند بسیار سخت باشد. با دنبال کردن مسیر تونلهای ایجاد شده در روش ترنس تیبیال میتوانیم قسمتی که ترمیم در آنجا انجام شده را در تصویر MRIپیدا کنیم. وجود بافت در این قسمت معمولاً به این معنی است که ترمیم ریشه منیسک بر روی استخوان موفقیتآمیز بوده و محل ترمیم بهبود یافته است.
جنبهی دیگری که باید ارزیابی شود، میزان اکستروژن یا همان بیرون زدگی منیسک است. اگر منیسک بیرون زده باشد ممکن است بیمار امکان به دست آوردن دوبارهی توانایی ضربهگیری در منیسک زانوی خود را نداشته باشد. عوامل دیگری نیز ممکن است همراه با بیرون زدگی منیسک بر سر راه موفقیف این جراحی وجود داشته باشند، عواملی از قبیل پیشرفت آرتروز در منیسکی که به خوبی ترمیم شده، این امر میتواند منجر به بیرون زدگی منیسک از مفصل شود.
جراحی ترمیم ریشهی منیسک پوسترومدیال(posteromedial) چیست؟
اتصال قسمت پشت منیسک میانی که به آن پیوند شاخ خلفی نیز میگویند محلی است که بیشتر پارگی منیسک زانو در این قسمت اتفاق میافتد. بیشتر اوقات پارگی ریشهی منیسک یا مستقیماً از محل اتصال به استخوان است و یا یک شکاف در قسمتی از پیوند ریشهی منیسک و به اندازهی یک سانتیمتر ایجاد میشود. پارگی شعاعی ریشهی پشتی، مشابه پارگی ریشهی منیسک است. پارگی ریشهی منیسک شاخ خلفی به عنوان مشکل بسیاری از بیمارانی شناخته شده که به آرتروز نسبتاً زودهنگام مبتلا هستند. بنابراین زمانی که بیمار دارای پارگی ریشه منیسک شاخ خلفی است باید به موقع مورد بررسی قرار بگیرد تا مشخص شود که آیا کاندیدای مناسبی برای ترمیم ریشهی ترانس تیبیال منیسک شاخ خلفی است یا خیر.
مناسب ترین سن برای انجام جراحی ترمیم ریشهی منیسک چه سنی است؟
سن نباید معیاری برای انجام این جراحی باشد. مهمترین چیزی که تحت تأثیر افزایش سن قرار میگیرد، سالم بودن و شرایط غضروف است. در واقع هیچ قانونی برای سن بیمار جهت عمل ترمیم ریشهی منیسک زانو وجود ندارد. این جراحی حتی بر روی بیماران 6 یا 7 ساله نیز انجام شده. در بیماران جوانتر باید در اولین فرصت جراحی ترمیم ریشهی منیسک انجام شود تا از ابتلای فرد به بیماری آرتروز جلوگیری شود.
پارگی جانبی ریشهی منیسک چیست؟
پارگی جانبی ریشهی منیسک به پارگی منیسک در پیوند نزدیک به ریشهی منیسک و یا پارگی در قسمت پشتی منیسک جانبی گفته میشود. این پارگی ریشهی منیسک اغلب با غفلت، خوشبینی و نادیده گرفته شدن به مرور زمان خود به خود بهبود مییابد. با پیشرفت آزمایشات شواهد بیشتری در اثبات این امر به دست آوردیم که ریشهی منیسک جانبی در پیشگیری از ابتلا به آرتروز و پیشگیری پیشرفت این بیماری در طولانیمدت و نیز در حفظ همزمان پیوند بازسازی پارگی رباط صلیبی قدامی بسیار حائز اهمیت است. زیرا که در بیمارانی که از پارگی جانبی ریشه منیسک رنج میبرند، عدم پیوستگی منیسک در ریشه باعث ایجاد فشار بیشتر بر روی پیوند ACL میشود و همچنین میتواند منجر به بیثباتی بیشتر بیمار شود، چه با حرکت انتقالی استخوان درشت نی قدامی، و چه با پیچ خوردگی و چرخش در طول چرخش محوری مفصل بیمار.
این امر اثبات شده که احتمال وقوع پارگی جانبی ریشه منیسک همراه با پارگی ACL چیزی در حدود 8 الی 12 درصد است. بنابراین هر جراحی که عمل بازسازی ACL را انجام میدهد باید در انجام جراحی ترمیم ریشهی منیسک جانبی نیز بسیار ماهر و کارآزموده باشد. پزشکان به این حقیقت پیبردهاند که در صورتی که پارگی جانبی ریشه منیسک همزمان با بازسازی ACLترمیم نشود، پیوند ACL موفقیتآمیز نخواهد بود و به همین دلیل به مرور زمان پیوند دچار شل شدن خواهد شد. از این رو ترمیم پارگی جانبی ریشهی منیسک میتواند بخشی اساسی از یک جراحی برای کنترل و پیشگیری از عوارض و دردسرهای ناشی از عدم ترمیم همزمان این دو پارگی است.
پس از جراحی ترمیم ریشهی منیسک، بیمار تا چه وزنی مجاز به برداشتن یا حمل اشیاء است؟
به طور کلی تمامی بیمارانی که جراحی ترمیم پارگی ریشهی منیسک را انجام دادهاند، برای بهبود شرایط درمان و دوران نقاهت خود، طی یک دورهی 6 هفتهای مجاز به تحمل و برداشتن هیچ چیز سنگینی نیستند. بسیاری از جراحان در عمل ترمیم پارگی ریشهی منیسک، بخیهها را در حالتی گره میزنند که زانو در شرایط خمیده قرار دارد تا بیمار بتواند بلافاصله پس از عمل زانوی خود را حرکت دهد و نگران کشیده شدن نخهای بخیه نباشد. تجربه نشان داده که برداشتن اشیاء سنگین در روزها و هفتههای اول پس از جراحی منجر به عدم موفقیت جراحی ترمیم پارگی ریشهی منیسک میشود.
برخی از عوارضی که ممکن است بعد از جراحی ترمیم پارگی ریشهی منیسک بروز یابند، کدامند؟
در میان عوارض پس از جراحی ترمیم پارگی ریشهی منیسک، پارگی مجدد ریشهی منیسک بعد از عمل، رایجترین عارضهای است که احتمال دارد در بیش از 20 درصد بیماران اتفاق بیافتد. عوامل بسیاری از جمله: شدت و وخامت پارگی، شرایط و کیفیت بافتهای اطراف محل پارگی، جداشدن منیسک از بافت اسکار و قرار گرفتن آن درون مفصل، سن ، وزن و شرایط بیمار در بروز این عارضه تأثیرگذار هستند. عوارض دیگری مانند سوزش در اطراف محل جراحی و یا اطراف گره بخیهها و همچنین لخته شدن خون، که با داروهای رقیق کنندهی خون میتوان از بروز آن پیشگیری کرد. بیشتر بیماران پس از عمل با بیحسی در اطراف محل برش جراحی مواجه میشوند، اما این امر عارضهی خاصی نیست و در تمامی برشهای جراحی انتظار بروز این امر میرود.
در پارگی ریشهی منیسک، بیمار در چه قسمتی از زانوی خود احساس درد میکند؟
بیشتر بیمارانی که دچار پارگی ریشه ی منیسک هستند در هنگام چمباتمه زدن و یا خم شدن غیراستاندارد درد خواهند داشت چراکه پارگی ریشهی منیسک در قسمت پشت زانو اتفاق میافتد. درد پراکنده در قسمت داخلی زانو که به مرور زمان پیشرونده میشود، ممکن است نشانهی بدی باشد زیرا ممکن است به این معنی باشد که غضروف به سرعت فرسوده میشود و یا اینکه فرد دچار شکستگی یا استئونکروز خود به خودی زانو شده است، که دلیل بروز آن اهمیت زیاد فعالیت منیسک در نقش ضربهگیر است.
بسیاری از بیمارانی که پارگی ریشه منیسک دارند در حین خم شدن و یا چمباتمه زدن هنگام تمیز کردن کف محیط، باغبانی کردن، لوله کشی و دیگر فعالیت های مشابه، در قسمت پشت زانوی خود یک صدای تق میشنوند. بسیاری از بیماران درد قابل توجهی ندارند، بنابراین در حین معاینه بالینی بیمار در حال ایستادن و چمباتمه زدن معاینه میشود تا از نظر ابتلا به پارگی ریشهی منیسک ارزیابی شوند.
دلایل عمدهی داشتن درد پس از جراحی ترمیم منیسک کدامند؟
عوامل زیادی وجود دارند که میتوانند موجب احساس درد بعد از عمل ترمیم ریشهی منیسک شوند. یکی از رایجترین آنها در بیمارانی مشاهده میشود که آرتروز زمینهای دارند که باعث درد میشود و یا آرتروز آنها پس از جراحی ترمیم، پیشرفت کرده است. این امر معمولاً با تورم بر اثر فعالیت و یا درد در طول مفصل و در قسمت میانی آن همراه است. زیرا نشانههای آرتروز اغلب درد و تورم ناشی از داشتن فعالیت است.
تحلیل رفتن عضلات چهار سر ران نیز میتواند علائم مشابهی ایجاد کند، بنابراین تعیین اینکه آیا فرد دچار آتروفی عضلات ران شده،ظ امری مهم است که معمولاً با اندازهگیری دور ران (در قسمتی که 15 سانتیمتر بالاتر از کشکک است) و مقایسه با پای مخالف بررسی میشود. دیگر دلایل درد میتواند ایجاد زخم درون مفصل و در طی عمل باشد که این امر در جراحیها امری طبیعی است. همچنین درد میتواند ناشی از دیگر آسیبشناسیهای مفاصل مانند آرتروز در زیر کاسهی زانو نیز باشد. به طور کلی، بیشتر بیمارانی که پس از ترمیم ریشهی منیسک درد دارند، در این گروه قرار میگیرند.
تعداد کمی از بیماران نیز وجود دارند که پس از جراحی ترمیم، دچار پارگی مجدد ریشه منیسک میشوند، اما این مورد به هیچ وجه به اندازه سایر عواملی که در بالا ذکر شد رایج و معمول نیست.
آیا امکان ترمیم مجدد ریشهی منیسک پس از شکست جراحی ترمیم وجود دارد؟
در تعیین اینکه آیا بیمار میتواند ترمیم مجدد پارگی ریشهی منیسک را انجام دهد یا نه، ابتدا باید دلیل موفقیتآمیز نبودن جراحی قبلی و نیز میزان وخامت آرتروز فرد مشخص شود. اگر فرد آرتروز داشته باشد و یا میزان پیشرفت آرتروز او زیاد باشد، یعنی در کلاسهای 3 یا 4 طبقهبندی کلگرن-لارنس قرار بگیرد، امکان تجویز ترمیم مجدد پارگی ریشه منیسک بسیار کمتر خواهد بود.
با این حال، اگر منیسک دوباره پاره شود یا هنگام ترمیم در موقعیت غیر آناتومیک قرار گرفته باشد در صورتی که سطح غضروف فرد هنوز نسبتا سالم باشد، باید اقدام به ترمیم مجدد کرد. اطمینان از آزاد شدن کامل منیسک از بافت اسکار و اطمینان از اینکه بخیه ها یا چسپ فوق قوی در بهترین زمینهی ممکن برای ترمیم ریشهی منیسک قرار گرفتهاند، نکات مهمی هستند که شانس موفقیت جراحی مجدد پارگی ریشهی منیسک را افزایش میدهند.
پارگی ریشهی منیسک بر اثر خطای پزشکی چیست؟
پارگی ریشهی منیسک بر اثر خطای پزشکی به این معنا است که در طی ایجاد تونلی برای جراحی ACL یا PCL مته به ریشه منیسک رسیده و آن را از استخوان جدا کرده و موجب پارگی آن میشود. پارگی ریشهی منیسک بر اثر خطای پزشکی برای هر چهار اتصال منیسک در زانو ممکن است پیش بیاید. توجه داشته باشید که یک تونل PCL که بیش از حد نزدیک به مفصل ایجاد شده باشد میتواند شاخ خلفی منیسک داخلی را جدا کرده و منجر به ایجاد آرتروز در محفظه داخلی مفصل شود. آگاه بودن پزشک از محل دقیق اتصالات منیسک زانو در هنگام جراحیهای بازسازی ACL یا PCL امری ضروری برای کاهش احتمال پارگی ریشه بر اثر خطای پزشکی است.




0 Comments